ORTA DERECEDE OBSTRÜKTİF UYKU APNE SENDROMU OLGUSUNDA ÜST HAVAYOLU OBSTRÜKSİYONU DEĞİŞİKLİKLERİNİN DOĞAL UYKU EVRELERİNE GÖRE VİDEOENDOSKOPİK GÖRÜNTÜLENMESİ
2Kocaeli Derince Eğitim ve Araştırma Hastanesi KBB Kliniği, Uzman Doktor, Kocaeli, Türkiye
3Kocaeli Derince Eğitim ve Araştırma Hastanesi Nöroloji Kliniği, Uyku laboratuvarı sorumlusu, Uzman Doktor, Kocaeli, Türkiye
4Kocaeli Derince Eğitim ve Araştırma Hastanesi KBB Kliniği, Asistan Doktor, Kocaeli, Türkiye
5Kocaeli Derince Eğitim ve Araştırma Hastanesi KBB Kliniği, Doç Dr, Klinik Eğitim Görevlisi, Kocaeli, Türkiye
Özet
Obstrüktif uyku apneli hastaların cerrahi kararını vermede, ilaçla indüklenmiş sedasyon endoskopisi (uyku endoskopisi) bilinen en yararlı yöntemdir. Uyku endoskopisinde üst havayolunun obstrüksiyon yeri, obstrüksiyon derecesi ve konfigürasyonunun belirlenmesiyle en uygun cerrahi tedavi yöntemi seçilir ve tedavi başarısı yükseltilmiş olur.Uyku endoskopisi, doğal uykuyu fizyolojiye en yakın biçimde taklit etmesine rağmen, uykunun N2-yüzeyel evresini temsil ettiği, ancak asıl üst havayolu kas tonusunun azaldığı, dolayısıyla horlama ve apnelerin arttığı fazın daha çok REM fazı olduğu bilinmektedir.
Buna ek olarak, farengeal dilatörlerin kas tonusunu REM ve non-REM evrelerinde farklı olduğu bilinmektedir.
Bu sunumda, orta derecede obstrüktif uyku apne sendromlu bir olguda tam kanallı polisomnografik inceleme sırasında doğal uyku videoendoskopik kayıtları alınarak, uyku evrelerine göre üst havayolu değişiklikleri gözlenmiş, farklı uyku evrelerindeki üst hava yolu obstrüksiyon seviyeleri, derecesi, konfigürasyonu görüntülenerek evreler arasındaki değişiklikler yorumlanmıştır.
Doğal uyku endoskopisi tüm evrelerinde obstrüksiyonunun yeri birbiriyle benzerlik göstermiştir. Dolayısıyla N2 evresine benzeyen sedasyon endoskopisi, uykunun belirli bir evresi için patoloji yerini taklit eder. Ancak REM evresinde olgunun obstrüksiyon derecesinin arttığı ve apne sürelerinin uzadığı gözlemlenmiştir. Patolojinin konfigürasyonun da değiştiği görülmüştür. Sedasyon endoskopisi uykunun N2 evresini taklit ettiğinden patolojinin şiddetini olduğundan daha az gösterdiği düşünülmüştür.
Objektif sonuçlara ulaşabilmek için çok sayıda olguyla yapılan çalışmalara ihtiyaç vardır.
Giriş
Obstrüktif Uyku Apnesi Sendromu (OSA)'nda en iyi tedavi yöntemi pozitif havayolu basıncı (PAP) tedavisidir[1]. Ancak PAP tedavi başarısı, düşük akseptans, zayıf tolerans ve suboptimal komplians nedeniyle kısıtlanmaktadır[1]. Non-PAP tedavide pozisyon tedavisi, ağız içi araçlar ve cerrahi yöntemler uygulanır. İyi seçilmemiş hasta gruplarında cerrahi başarı düşmektedir. Örneğin uvulopalatofaringoplasti ameliyatının genel cerrahi başarı oranı %40'tır[2]. Cerrahi yöntemin seçilmesinde hastanın doğru değerlendirilmesi ve üst havayolu (ÜHY) obstrüksiyonunun yeri, derecesi ve konfigürasyonunun belirlenmesiyle cerrahi başarı oranları oldukça yükselecektir[1,3].İlaçla indüklenmiş sedasyon endoskopisi (DİSE), seçilecek cerrahi yöntemi belirlemede en iyi yardımcı yöntemdir[1]. Midazolam ve propofol anestezik ajanların tekli veya bir arada kullanımıyla uyku benzeri durum oluşturulur, hastanın kollaps ve horlamaları meydana gelince fiberoptik nazal endoskopi ile ÜHY obstrüksiyonunun yeri, derecesi ve konfigürasyonu değerlendirilir[1,4].
DİSE, doğal uykuyu fizyolojiye en yakın biçimde taklit etmesine ragmen, kullanılan anestezik ajanların N3 evresini artırdığı, N1 ve REM evresini azalttığı veya tümüyle ortadan kaldırdığı, apne süresini azalttığı ve farengeal dilatörlerin kas tonusunu REM ve non-REM evrelerinin arasında değerde oluşturduğu çeşitli çalışmalarda gösterilmiştir[5,6]. Ayrıca DİSE'nin, uykunun N2-yüzeyel evresini temsil ettiği, ancak asıl üst havayolu kas tonusunun azaldığı, dolayısıyla horlama ve apnelerin arttığı fazın daha çok REM fazı olduğu bilinmektedir[5].
Bu sunumda, OSA'de oluşan ÜHY patolojilerinin doğal uyku evrelerindeki değişiklikleri göstermek amacıyla, orta derecede OSA'lı bir olguda tam kanallı polisomnografik inceleme (PSG) sırasında doğal uyku videoendoskopik kayıtları alınarak, uyku evrelerine göre ÜHY değişiklikleri gözlenmiş, farklı uyku evrelerinde görülen üst havayolu obstrüksiyonu değişiklikleri yorumlanmıştır.
Olgu Sunumu
57 yaşında erkek hasta, horlama ve uyku bozuklukları polikliniğimize horlama, tanıklı apne, gündüz aşırı uyku hali yakınmaları ile başvurdu. Beden kitle endeksi 28.3 kg/m2, Epworth uykululuk skalası 16 idi. Tam kanallı PSG (RemLogic 2.0 Uyku Analiz ve Raporlama, Embla Systems, Colorado, USA) çalışması yapıldı. Polisomnogram, nörolog tarafından 2007 AASM uyku skorlama rehberine göre skorlandı. Yapılan tüm gece PSG'sinde (Şekil 1); toplam uyku süresi 359.5 dakika, uyku etkinliği %98.5 idi. Apne-hipopne indeksi (AHİ) 28.4, REM AHI 11.6, non-REM AHİ 29.1 idi. Tüm gece ortalama oksijen satürasyonu %94.1, minimum oksijen satürasyonu %85.0, oksijen satürasyonu %90'ın altında geçen süre 5.9 dakikaydı. Hastanın gecenin tümünü supin pozisyonda uyuduğu görüldü. PSG kaydı sırasında 2.7 mm.lik fleksibl fiberoptik endoskop ve görüntüleme sistemiyle (Karl Storz, Almanya) ÜHY değişiklikleri kaydedildi. Fleksibl nazal endoskop yumuşak damak seviyesine yerleştirildi. Öncelikle velum ve orofarinks lateral duvarındaki obstrüksiyon varlığı, derecesi ve konfigürasyonu değerlendirilmesi amaçlandı.Tüm işlemler için hastanın onamları alındı.
Hastanın PSG sırasında uyku videoendoskopisi kayıtları (Video 1a, 1b,1c) ile eşzamanlı uyku epoglarının hipnogramları verildi (Şekil 2a,2b,2c). Hastanın solunum olaylarının çoğu hipopne şeklinde idi, apnenin de görüldüğü uyku epogları ve eşzamanlı video kayıtlarının olduğu uyku dilimleri değerlendirmeye alındı. N2, N3 ve REM evrelerinde oluşan ÜHY değişiklikleri VOTE ÜHY derecelendirme sistemine göre değerlendirildi[7], (Tablo 1a,1b,1c). Uyku evrelerinde görülen kas tonisitesi, anatomik obstrüksiyon yeri, derecesi ve konfigürasyonundaki farklılıklar yorumlandı.
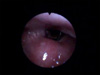 Video 1: 2 olguda orta kulaktan ventilasyon tüpünün çıkarılması |
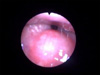 Video 2: 2 olguda orta kulaktan ventilasyon tüpünün çıkarılması |
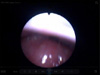 Video 3: 2 olguda orta kulaktan ventilasyon tüpünün çıkarılması |
Şekil 1: Olgunun tüm gece polisomnografi kaydı hipnogramı
Şekil 2a: Olgunun PSG sırasında N2 uyku videoendoskopisi kayıtları ile eşzamanlı uyku epogları
Şekil 2b: Olgunun PSG sırasında N3 uyku videoendoskopisi kayıtları ile eşzamanlı uyku epogları
Şekil 2c: Olgunun PSG sırasında REM uyku videoendoskopisi kayıtları ile eşzamanlı uyku epogları
Tablo 1a: Olgunun N2 evresinde üst havayolu değişikliklerinin VOTE sınıflandırmasıyla gösterimi
Tablo 1b: Olgunun N3 evresinde üst havayolu değişikliklerinin VOTE sınıflandırmasıyla gösterimi
Tablo 1c: Olgunun REM evresinde üst havayolu değişikliklerinin VOTE sınıflandırmasıyla gösterimi
Tartışma
DİSE ile uykuya en yakın durum oluşturulduğu düşünülmekle birlikte[1,4,8,9], kullanılan anestezik ajanların uyku paternini değiştirdiği, kas gevşemesini artırdığı, böylece obstrüksiyonun yerini ve konfigürasyonunu değiştirebileceğini gösteren çalışmalar mevcuttur:Rabelo ve arkadaşlarının, propofolle indüklenmiş uyku benzeri durum oluşturdukları 15 hastada eşzamanlı PSG kaydı almışlar, İlaçla indüklenmiş uykunun REM evresini tümüyle ortadan kaldırdığını, N3 evresini artırdığını, N1 evresini oldukça azalttığını göstermişlerdir. Ayrıca minimum oksijen saturasyonunda %4'lük bir düşüş saptamışlardır (p<0.01),[5]. Oksijen saturasyonunda düşüş OSA kliniğini ağırlaştıran bir durumdur[10].
Sadoka ve arkadaşları da benzer şekilde sedasyonlu ve doğal uykuyla yaptıkları PSG'leri karşılaştırmışlar, REM evresinde azalma tespit etmişlerdir[11].
Uluslararası Uyku Hastalıkları Klasifikasyonu (ICSD), OSA'da solunum olaylarının herhangi bir evrede görülebilmekle birlikte, N1,N2 ve REM evrelerinde daha sıklıkla görüldüğünü, N3 evresinde görülme oranlarının daha az olduğunu belirtir[10]. Ayrıca REM evresinde solunum olaylarının daha uzun olduğunu ve daha düşük oksijen saturasyonlarının görüleceği bildirilmiştir[10]. İlaçla indüklenmiş uykuda REM evresinin yerini N3 evresine bırakması, solunum olaylarının daha az olmasına ve apnelerin daha kısa sürmesine yol açacaktır. İlaçla indüklenmiş uyku paternindeki bu değişiklikler, ÜHY obstrüksiyonu derecesini daha az gösterebilir.
ICSD, OSA patofizyolojisinin faringeal dilatör kasların ÜHY patensisini sağlayamaması nedeniyle oluştuğunu belirtir. Uyku sırasında faringeal dilatör kasların aktivitesinde azalma meydana gelir. Bu azalma en çok REM fazında belirgindir[10]. McSharry ve arkadaşları da genioglossus kas aktivitesinin REM uyku evresinde belirgin azaldığını göstermişlerdir[12]. İlaçla indüklenmiş uykuda REM fazı büyük oranda azalacağından veya kaybolacağından ÜHY hipotonisitesi gözlenemeyebilir. Artmış kas tonusu aktivitesi de obstrüksiyonun hem yerini hem de derecesini perdeleyebilir.
Marais ve arkadaşlarının yaptıkları çalışmalarında, DISE ile 205 horlama hastasından 37'sinde (%19'u) horlama görülmemiş, 126 non-snoring'den 58'inin (%45'i) horladığı gösterilmiştir. DİSE'nin horlamayı temsil etmeyebileceği düşünülmüştür[13].
OSA hastalarında en uygun cerrahi yöntemi seçmek ve tedavi başarısını artırmak için DİSE'den faydalanırız. DİSE, ÜHY patolojisini en doğru gösteren en fizyolojik yöntemdir[1]. Ancak yukarıdaki makalelerde de belirtildiği üzere, uykunun en çok N2 evresine benzer ve hastaların asıl patolojilerinin görüldüğü REM evresini taklit etmeyebilir. Bu nedenle de mevcut patolojiyi doğru göstermeyebilir. Bu yazıda, uyku evrelerinde görülebilecek kas tonisitesi, anatomik obstrüksiyon yeri, derecesi ve konfigürasyonundaki farklılıklar bir olguda videoendoskopik olarak karşılaştırıldı: Tüm uyku evrelerinde VOTE değerlendirme sistemine göre velum ve orofarenks seviyelerinde obstrüksiyon derecesi ve konfigürasyonu değerlendirildi. N2 ve REM evrelerinde velum seviyesinde obstrüksiyon derecesi 2, N3 evresinde 1 olarak değerlendirildi. Orofarenks seviyesinde tüm evrelerde obstrüksiyon derecesi 1 olarak değerlendirildi. Solunum olaylarının daha ağır geçmesi beklenen REM evresiyle N2 evresinin derecesinin aynı olması, cerrahi kararımızı verirken faydalandığımız DİSE yaparken N2 uykusuna yakın uyku oluşturmamız nedeniyle doğru değerlendirme yapmamızda güvenilir bir yöntem olmasını destekleyebilir. N3 evresinde obstrüksiyon derecesi daha hafif görülmüştür. Bu da ICSD'de de tanımlandığı gibi N3 uyku evresinde solunum olaylarının daha hafif geçtiğini destekler.
Olgunun videoendoskopik görüntülerinde obstrüksiyonun konfigürasyonu VOTE değerlendirme sistemine göre değerlendirildiğinde N2 uyku evresinde velum seviyesinde anteroposterior kapanma paterni görülürken, N3 ve REM evrelerinde konsentrik kapanma paterni görülmüştür. Yani N3 ve REM evrelerinde lateral patern de eklenmiştir. Yine DİSE değerlendirme yönteminin N2 uykusu ile benzerlik göstereceği düşünülürse, solunum olaylarının daha çok görülmesi beklenen REM evresinin konfigürasyonunu taklit etmeyeceği düşünülebilir. Lateral farinksi içeren cerrahi planlama yapılması gerekirken, yalnızca anteroposterior patolojileri giderecek cerrahiler planlanmış olur. Dolayısıyla sedasyon endoskopisi patoloji yerini doğru tespit etmemizde eksik kalabilir.
Bunlara ek olarak, REM evresinde olgunun obstrüksiyon derecesinin arttığı ve apne sürelerinin uzadığı gözlemlenmiştir. Bu da benzer şekilde uyku endoskopisiyle değerlendireceğimiz hastalarda OSA şiddetinin olduğundan daha az gösterebileceği şeklinde yorumlanabilir.
Çalışmayı kısıtlayan faktörler; tek bir olguyla konuya açıklık getirilmeye çalışılması, uyku sırasında fiberoptik nazoendoskopun hasta tarafından tolere edilememesi, pozisyon değişimini kısıtlaması, sekresyonların görüntüyü engellemesi, aynı anda hem yumuşak damak, hem dil kökü seviyelerinin görüntülenemiyor olması ve VOTE değerlendirme sisteminin subjektif bir değerlendirme sistemi olmasıdır.
Sonuç
Doğal uyku endoskopisi N2 evresinde üst havayolu obstrüksiyonu yeri REM evresiyle aynı görülmüştür. Dolayısıyla N2 evresine yakınlık gösteren sedasyon endoskopisi patoloji yerini doğru tespit etmemizde yararlı yöntemdir, ancak REM evresinde konfigürasyona lateral paternin de eklenmesi, yalnızca N2 evresiyle obstrüksiyon paternine karar vermede eksik kalınacağını düşündürebilir. REM evresinde olgunun obstrüksiyon derecesinin arttığı ve apne sürelerinin uzadığı da gözlemlenmiştir.Bu olgu sunumuyla, OSA olgularında uyku evrelerine göre obstrüksiyon derecesinin ve paterninin değişiklik gösterebileceği, REM evresinde kapanma paternine ek anatomik oluşumların da eklendiği, bu nedenle uykunun daha çok N2 evresini taklit eden uyku endoskopisi ile olgular cerrahi kararını vermek amacıyla değerlendirilirken, bu durumun göz önünde bulundurulması gerektiği ve patolojinin daha ciddi olabileceğinin akılda tutulması gerektiği vurgulanmak istenmiştir.
Objektif sonuçlara ulaşabilmek için çok sayıda olguyla yapılan çalışmalara ihtiyaç vardır.
Kaynaklar
1) De Vito A, Carrasco Llatas M, Vanni A, Bosi M, Braghiroli A, Campanini A, de Vries N, Hamans E, Hohenhorst W, Kotecha BT, Maurer J, Montevecchi F, Piccin O, Sorrenti G, Vanderveken OM, Vicini C. European position paper on drug-induced sedation endoscopy (DISE). Sleep Breath 2014. 18(3):453-65. [ Özet ]
2) Sher AE, Schechtman KB, Piccirillo JF. The efficacy of surgical modifications of the upper airway in adults with obstructive sleep apnea syndrome. Sleep 1996. 19:156–177. [ Özet ]
3) Certal V, Nishino N, Camacho M, Capasso R. Reviewing the systematic reviews in OSA surgery. Otolaryngol Head Neck Surg 2013. 149(6):817-29. [ Özet ]
4) Croft CB, Pringle M. Sleep nasendoscopy: a technique of assessment in snoring and obstructive sleep apnoea. Clin Otolaryngol Allied Sci 1991. 16(5):504-9. [ Özet ]
5) Rabelo FA, Braga A, Küpper DS, De Oliveira JA, Lopes FM, de Lima Mattos PL, Barreto SG, Sander HH, Fernandes RM, Valera FC. Propofol-induced sleep: polysomnographic evaluation of patients with obstructive sleep apnea and controls. Otolaryngol Head Neck Surg. 2010 Feb;142(2):218-24. [ Özet ]
6) Kezirian EJ. Nonresponders to pharyngeal surgery for obstructive sleep apnea: insights from drug-induced sleep endoscopy. Laryngoscope 2011. 121:1320–1326. [ Özet ]
7) Kezirian EJ, Hohenhorst W, de Vries N. Drug-induced sleep endoscopy: the VOTE classification. Eur Arch Otorhinolaryngol 2011. 268(8):1233-6. [ Özet ]
8) Connoly AAP, Martin J, White P. Sedation with target-controlled propofol infusion system during assessment of upper airway in snorers. J Laryngol Otol 1994;108:865–7. [ Özet ]
9) Quin SJ, Daly N, Ellis PD. Observation of the mechanism of snoring using sleep nasoendoscopy. Clin Otolaryngol 1995;20:360–74. [ Özet ]
10) American Academy of Sleep Medicine. International classification of sleep disorders, 3rd ed. Darien, IL: American Academy of Sleep Medicine, 2014.
11) Sadaoka T, Kakitsuba N, Fujiwara Y, Kanai R, Takahashi H. The value of sleep nasendoscopy in the evaluation of patients with suspected sleep-related breathing disorders. Clin Otolaryngol Allied Sci 1996. 21(6):485-9. [ Özet ]
12) McSharry DG, Saboisky JP, Deyoung P, Jordan AS, Trinder J, Smales E, Hess L, Chamberlin NL, Malhotra A. Physiological mechanisms of upper airway hypotonia during REM sleep. Sleep 2014. 1;37(3):561-9. [ Özet ]
13) Marais J. The value of sedation nasendoscopy: a comparison between snoring and non-snoring patients. Clin Otolaryngol Allied Sci. 1998 Feb;23(1):74-6. [ Özet ]




