ÇOCUKLARDA TIKAYICI UYKU APNESİ SENDROMU ve HABİTÜEL HORLAMANIN AYRIMINDA KLİNİK SEMPTOMLARIN TANISAL DEĞERİ
2Zonguldak Karaelmas Üniversitesi, Pediatri Anabilim Dalı, Zonguldak, Türkiye
3Zonguldak Karaelmas Üniversitesi, Göğüs Hastalıkları Anabilim Dalı, Zonguldak, Türkiye
Özet
Giriş ve Amaç:Çocukluk çağı tıkayıcı uyku apnesi sendromu (TUAS), uyku sırasında tekrarlayan üst hava yolunun kısmi veya tam olarak tıkanması episodları ile karakterize olan ve çocukların % 2 sinde görülen ciddi bir sağlık sorunudur. Habitüel horlama (HH), çocuklarda % 7-9 gibi yüksek oranda görülen bir semptomdur. Bu çocuklarda hipoksemi ve hiperkapni bulunmamakla birlikte, horlama ve beraberinde TUAS düşündüren semptomlar olması sebebiyle, bu iki durumun klinik ayrımı güçleşmektedir. Bu çalışmada, habitüel horlaması olan ve TUAS olan hastalar incelenip, semptomların, bu iki durumun ayrımındaki tanısal değerinin saptanması amaçlandı.
Metod:
Çalışmaya, her gece horlama şikayeti olan 74 çocuk dahil edildi. TUAS ile ilişkili olabilecek semptomlar yönüyle ayrıntılı anamnez alındı ve fizik muayeneleri yapıldı. Polisomnografi sonuçlarına göre TUAS ve HH lı sağlıklı çocuklar olarak sınıflandırıldı. Uykunun her saati başına oluşan apne ve hipopne sayısı 2 ve daha yukarı olan çocuklar TUAS olarak sınıflandırıldı. TUAS ve HH sı olan gruplarda semptomların görülme sıklığı ki-kare testiyle karşılaştırıldı. İki grup arasında görülme sıklığı bakımından istatistiksel olarak anlamlı farklılık bulunan semptomların, sensitivite ve spesifite değerleri hesaplandı. Her bir semptomun AHI ile olan korelasyonu Pearson Korelasyon testi ile hesaplandı.
Bulgular:
Sorgulanan semptomlar arasından, ağzı açık uyuma, huzursuz uyuma ve ağız solunumu semptomlarının görülme sıklığında iki grup arasındaki fark istatistiksel olarak anlamlı bulundu (x2<0.05). Ağzı açık uyuma, ağız solunumu ve huzursuz uyuma semptomlarının üçünün bir arada bulunması halinde spesifite değer % 89.5 olarak bulundu.
Sonuç:
Ağzı açık uyuma, huzursuz uyuma ve gün boyu ağız solunumu semptomlarının üçü bir arada bulunan ve beraberinde adenoid ve/veya tonsil hipertrofisi bulunan hastaların TUAS açısından yüksek risk altında olduğu ve PSG yapma imkanı olmayan merkezlerde bu hastaların adenotonsillektomiyle tedavisine öncelik verilmesi gerektiği kanaatindeyiz.
Giriş
Çocukluk çağı tıkayıcı uyku apnesi sendromu (TUAS), çocukların % 2 sinde görülen ciddi bir sağlık sorunudur [1,2,3]. TUAS, uyku sırasında tekrarlayan üst hava yolunun kısmi veya tam olarak tıkanması episodları ile karakterizedir. Hastalarda, horlama, gürültülü soluk alıp verme, ağzı açık uyuma semptomları beraberinde hipoksemi, hiperkapni, uyku düzeni bozuklukları, gün boyu devam eden davranış bozukluğu ve aşırı uykululuk hali bulunabilir [3]. Yapılan çalışmalar, TUAS sendromunun, seyri sırasında yol açtığı kardiyovasküler komplikasyonlar sebebiyle mortalite ve morbiditesinin yüksek olduğunu göstermiştir [3-12]. Adenotonsiller hipertrofi, çocuklarda üst solunum yolu obstrüksiyonunun en sık sebebi olarak ve adenotonsillektomi de, adenotonsiller hipertrofiye bağlı TUAS tedavisinde uygulanan tedavi yöntemi olarak kabul edilmektedir [13,14].HHsı olan çocuklarda horlamanın beraberinde hipoksemi, hiperkapni, veya uyku bozukluğu yoktur. Habitüel horlamanın, çocuklarda % 7-9 gibi yüksek oranda görülmesi, horlamanın beraberinde TUAS düşündüren semptomlarla birlikte görülmesi bu iki klinik durumun ayrımını güçleştirmektedir. Doğru tanının konulması ile HH sı olan çocuklara gereksiz cerrahi yapılmasından kaçınılırken, morbid veya mortal sonuçlar oluşmadan TUAS olan çocukların tedavilerine öncelik verilmesi sağlanmış olur [3]. Bu çalışmada, HHsı olan ve TUAS sendromu olan hastalar incelenip, klinik semptomların, bu iki klinik durumun ayrıcı tanısındaki klinik değeri araştırılmış, hangi semptom ve ya semptomları olan çocuklarda öncelikle PSG çalışması için yönlendirilmesinin gerektiği araştırılmıştır.
Yöntem ve Gereçler
Çalışmaya, her gece horlama şikayeti olan 74 çocuk dahil edildi. TUAS ile ilişkili olabilecek semptomlar yönüyle ayrıntılı anamnez alındı ve fizik muayeneleri yapıldı. Her bir hastada ağzı açık uyuma, huzursuz uyuma, gece terlemesi, tanıklı apne, apne sebebiyle korkularak annesi tarafından çocuğun uyandırılması, enürezis, gece kabus görme, uykuda yürüme, sabah yorgun kalkma, sabah başağrısı, gün içi uyku eğilimi, davranış bozukluğu, gün içi ağız solunumu ve okul başarısızlığı semptomlarının varlığı sorgulandı. Polisomnografi (PSG) sonuçlarına göre TUAS ve sağlıklı çocuklar olarak sınıflandırıldı. Uykunun her saati başına oluşan apne ve hipopne sayısı 2 ve daha yukarı olan çocuklar TUAS olarak sınıflandırıldı. Kronik hastalığı olan, konjenital veya edinsel herhangi bir kardiyak hastalığı olan çocuklar çalışma dışında tutuldu. Uyku çalışması için çocukların anne-babalarından onay alındı.
Polisomnografi
Çalışmaya dahil edilen her hasta için uyku çalışması, saat 22:30 ile sabah 06:00 arası saatlerde, uyku laboratuarı teknisyeni gözetiminde yapıldı. Hastalar uyku laboratuarına alıştıkları uyku vakitlerinden bir saat önce alındılar.
Kayıtlar, nazal ve oral hava akımını ölçen sensör, laringeal mikrofon, üç kanallı EKG, toraks ve abdomende basıya duyarlı kemerler ve vücut pozisyonunu tesbit eden pozisyon sensörü içeren POLY-MESAM (PM) ünitesi tarafından alındı. Oksihemoglobin satürasyonu pulse oksimetre ile hesaplandı. Elde edilen veriler, bilgisayar ortamına kaydedildi ve özel yazılım programı (POLY-MESAM, version 1,42; MAP; Martinsried, Germany ) ile apne-hipopne indeksi (AHİ), apne indeksi, oksijen desaturasyon indeksi (ODİ), kalp hızı varyasyon indeksi, ve hareket indeksi otomatik olarak hesaplandı. Sistem tarafından otomatik olarak kaydedilen ve düzeltmeleri yapılan veriler değerlendirmeye alındı.
On saniye süreyle nazal hava akımının veya solunum çabasının olmaması santral apne olarak tanımlandı. Paradoksal solunum çabası ile birlikte, en az on saniye süreyle nazal hava akımının kesilmesi obstrüktif apne olarak tanımlandı. Yüzde 4 den daha az oksihemoglobin desaturasyonuna sebep olan senkronize göğüs duvarı ve abdominal hareketle birlikte nazal hava akımındaki azalma hipopne olarak tanımlandı. Ortalama ve en düşük oksihemoglobin saturasyonu yanısıra apne ve hipopnelerin sayı ve süreleri kaydedildi. Apne hipopne indeksi (AHI), bir saatlik uykudaki ortlama apne ve hipopne sayıları olarak hesaplandı.
İstatistiksel Analiz
TUAS ve HHsı olan gruplarda semptomların görülme sıklığı ki-kare testiyle değerlendirildi ve (x2<0.05) değeri anlamlı olarak kabul edildi. İki grup arasında görülme sıklığı bakımından istatistiksel olarak anlamlı farklılık bulunan semptomlar, her biri tek tek, ikili gruplar halinde ve üçlü olarak sensitivite ve spesifite değerleri hesaplandı Her bir semptomun AHİ şiddeti ile olan korelasyonu Pearson korelasyon testi ile yapılarak korelasyon katsayısı (r) ve anlamlılık değerleri (p) saptandı. p<0.05 değeri anlamlı olarak kabul edildi.
Bulgular
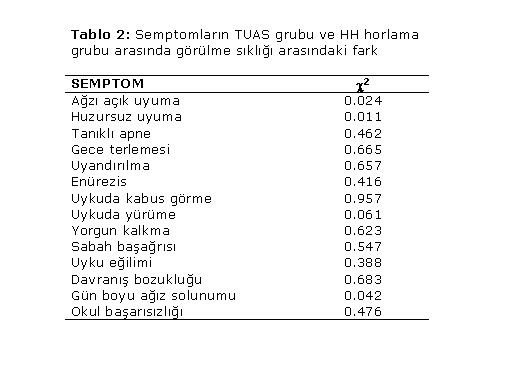
HH ve TUAS grubundaki çocukların cinsiyete göre yaş ortalamaları ve dağılımı Tablo 1. de özetlendi. Horlama yakınması sebebiyle çalışmaya dahil edilen 74 çocukta eşlik eden semptomların, TUAS grubu ve HH grubu arasındaki görülme sıklığı karşılaştırıldı ve sonuçlar Tablo 2. de özetlendi. Semptomların görülme sıklığı, iki grup arasında karşılaştırıldığında, ağzı açık uyuma, huzursuz uyuma ve ağız solunumu semptomlarının görülme sıklığında istatistiksel olarak anlamlı farklılık saptandı (x2 < 0.05).
 | HH ve TUAS u olan çocukların cinsiyete göre yaş ve sayılarının dağılımı. Değerler ortalama ± SS olarak verilmiştir. |
İki grup arasında görülme sıklığı bakımından anlamlı farklılık saptanan bu üç semptomun ayrı ayrı, ikili ve hepsinin bir arada bulunmaları halinde, TUAS tanısındaki sensitivite ve spesifite değerleri hesaplandı ve sonuçlar Tablo 3. te özetlendi. Bu sonuçlara göre, tek başına ağzı açık uyuma semptomunun TUAS tanısındaki sensitivitesi % 92, her üç semptomun bir arada bulunması halinde spesifite değeri % 89.5 olarak saptandı.
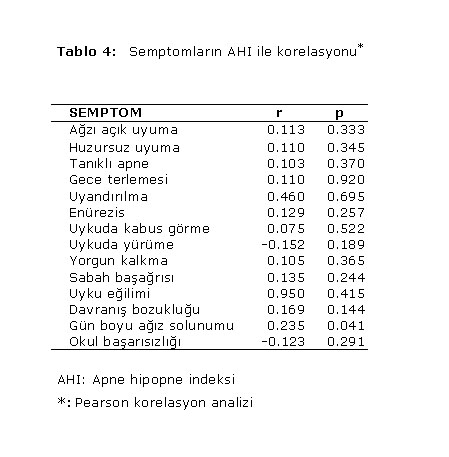
Semptomların, TUAS şiddeti ile olan korelasyonu araştırıldı ve sonuçlar Tablo 4.de özetlendi. Araştırılan semptomlar içerisinde sadece ağız solunumu semptomu ile AHI skoru arasında pozitif korelasyon saptandı (r:0,235, p:0,041).
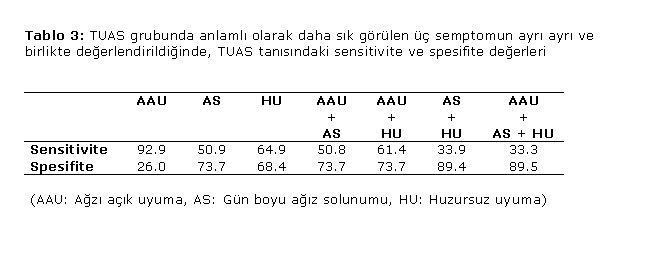 | TUAS grubunda anlamlı olarak daha sık görülen üç semptomun ayrı ayrı ve birlikte değerlendirildiğinde, TUAS tanısındaki sensitivite ve spesifite değerleri |
Tartışma
TUAS, çocuklarda yaygın görülen bir sağlık sorunu olup, tanısında kullanılan altın standart yöntem PSG dir [15,16]. Tam bir uyku çalışması için çocukların en az 4 saatlik bir uyku süresince monitörize edilmesi [17] ve bu işlem için çoğunlukla çocuk ve ebeveynin bir geceyi hastanede geçirmesi gerekmektedir. PSG imkanının her hastanede olmaması, bulunduğu merkezlerde de test için gönderilen hasta sayısının fazla olması ve maliyetinin yüksek olması gibi olumsuz şartlar gözönüne alındığında, testin, öncelikle ciddi uyku bozukluğu şüphesi olan çocuklarda istenmesi gerekliliği ortaya çıkmaktadır. PSG nin yapılmasıyla ortaya çıkan zaman ve para kaybını engellemek için PSG ye alternatif olabilecek yöntemler denenmiştir. Brouillette ve ark. TUAS şüpheli çocuklarda nokturnal pulse oksimetri trend grafisini TUAS tanısı koymada kullanmış; prediktif değerinin % 97 olduğunu bildirmişlerdir [18], ancak bu uygulama yaygın kullanım alanı bulmamıştır. Saeed ve ark. kısa uyku periyotlarında uyku çalışması yapmayı denemişler ancak tam uyku çalışmasının yerini tutamayacağı sonucuna varmışlardır [15].Brouillette ve ark. 1984 yılında TUAS li ve normal çocuklar üzerinde yaptığı çalışmada horlama semptomunun % 96 oranında TUAS grubunda, % 9 normal çocuklarda bulunduğunu bildirmiş ve sadece hikaye ile ciddi TUAS u olan çocukların ayırt edilebileceğini söylemiştir [19]. Buna karşın Leach ve ark. 1992 yılında 34ü TUAS olan toplam 93 hastada yaptıkları çalışmada, TUAS lu çocuklar ve normal çocuklar arasında semptomların görülme sıklığında anlamlı bir fark bulamamışlardır [17]. Caroll ve ark. 1995 yılında 35 i TUAS, 48 i HHsı olan çocuklarda yaptıkları çalışmada, gün boyu ağız solunumu, tanıklı apne, ve huzursuz uyuma semptomları TUAS lu çocuklarda anlamlı olarak daha sık gözlemekle birlikte, sadece klinik hikaye ile bu iki klinik durumun ayrımının güvenli olarak yapılamayacağını [3], Nieminen ve ark. 1997 yılında 29 u TUAS olan 78 hastada yaptıkları çalışma sonucunda PSG olmaksızın TUAS tanısının güvenli olarak konamayacağını bildirmişlerdir [20].
Bu çalışma sonucunda elde ettiğimiz veriler; TUAS tanısı koymak için hastalarda sorguladığımız semptomların büyük bir çoğunluğunun, TUAS olmayan ancak HH sı olan hastalarda da aynı sıklıkta gözlenebildiğini göstermiştir. Ancak, semptomların AHİ ile korelasyonu araştırıldığında gün boyu ağız solunumunun AHI skoruyla pozitif korelasyon göstermesi (r:0,235, p:0,041) ve ağzı açık uyuma, huzursuz uyuma ve gün boyu ağız solunumu semptomlarının üçünün bir arada bulunması halinde TUAS tanısındaki spesifite değerinin % 89 olması, bu olgularda, PSG yapılacağı zaman öncelik verilerek tanının erken konmaya çalışılması veya ülkemizde özellikle merkezi yerler dışında olup PSG yapma imkanı olmayan veya sevk sorunu olan hastalarda, beraberinde adenoid ve/veya tonsil hipertrofisi de varsa yüksek olasılıkla TUAS olarak kabul edip, adenotonsillektomiyle tedavisine öncelik verilmesi gerektiği kanaatindeyiz.
Kaynaklar
1) Redline S, Tishler PV, Schluchter M, Aylor J, Clark K, Graham G. Risk factors for sleep-disordered breathing in children. Associations with obesity, race, and respiratory problems. Am J Respir Crit Care Med 1999; 159:15271532. [ Özet ]
2) Gislason T, Benediktsdottir B. Snoring, apneic episodes, and nocturnal hypoxemia among children 6 months to 6 years old. An epidemiologic study of lower limit of prevalence. Chest 1995; 107:963966. [ Özet ]
3) Caroll JL, McColley SA, Marcus CL, Curtis S, Loughlin GM. Inability of clinical history to distinguish primary snoring from obstructive sleep apne syndrome in children. Chest 1995; 108:610-618. [ Özet ]
4) Shahar E, Whitney CW, Redline S, Lee ET, Newman AB, Javier Nieto F, O'Connor GT, Boland LL, Schwartz JE, Samet JM. Sleep-disordered breathing and cardiovascular disease: cross-sectional results of the Sleep Heart Health Study. Am J Respir Crit Care Med 2001; 163: 1925. [ Özet ]
5) Leung RS, Bradley TD. Sleep apnea and cardiovascular disease. Am J Respir Crit Care Med 2001; 164:21472165. [ Özet ]
6) Lindberg E, Janson C, Svardsudd K, Gislason T, Hetta J, Boman G. Increased mortality among sleepy snorers: a prospective population based study. Thorax 1998; 53:631637. [ Özet ]
7) He J, Kryger MH, Zorick FJ, Conway W, Roth T. Mortality and apnea index in obstructive sleep apnea: experience in 385 male patients. Chest 1988; 94:914. [ Özet ]
8) Hung J, Whitford EG, Parsons RW, Hillman DR. Association of sleep apnoea with myocardial infarction in men. Lancet 1990; 336:261264. [ Özet ]
9) Philip P, Guilleminault C. ST segment abnormality, angina during sleep and obstructive sleep apnea. Sleep 1993; 16:558559. [ Özet ]
10) Hla KM, Young TB, Bidwell T, Palta M, Skatrud JB, Dempsey J. Sleep apnea and hypertension: a population-based study. Ann Intern Med 1994; 120:382388. [ Özet ]
11) Nieto FJ, Young TB, Lind BK, Shahar E, Samet JM, Redline S, D'Agostino RB, Newman AB, Lebowitz MD, Pickering TG. Association of sleep-disordered breathing, sleep apnea, and hypertension in a large community-based study: Sleep Heart Health Study. JAMA 2000; 283: 18291836. [ Özet ]
12) Peppard PE, Young T, Palta M, Skatrud J. Prospective study of the association between sleep-disordered breathing and hypertension. N Engl J Med 2000; 342:13781384. [ Özet ]
13) Bower CM, Gungor A. Pediatric obstructive sleep apnea syndrome. Otol Laryngol Clin North Am 2000; 33:4975. [ Özet ]
14) Brouillette RT, Fernbach SK, Hunt CE. Obstructive sleep apnea in infants and children. J. Pediatr. 1982; 100:3139. [ Özet ]
15) Saeed MM, Keens TG, Stabile MW, Bolokowicz J, Ward SLD. Should children with suspected obstructive sleep apnea syndrome and normal nap sleep studies have overnight sleep studies? Chest 2000; 118:360-365. [ Özet ]
16) Sivan Y, Kornecki A, Schonfeld T. Screening obstructive sleep apnea syndrome by home videotape recording in children, Eur Resp J 1996; 9:2127-2131. [ Özet ]
17) Leach J, Olson J, Hermann J, Manning S. Polysomnographic and clinical findings in children with obstructive sleep apnea. Arch Otolaryngol Head Neck surg 1992; 118:741-744. [ Özet ]
18) Brouilette RT, Morielli A, Leimanis A, Waters KA, Luciano R, Ducharme FM. Nocturnal pulse oximetry as an abbreviated testing modality for pediatric obstructive sleep apnea, Pediatrics, 2000; 105:405-412. [ Özet ]
19) Broilette R, Hanson D, David R, Klemka L, Szatkowski A, Fernbach S, Hunt C. A diagnostic approach to supected obstructive sleep apnea in children. J Pediatr 1984; 105:10-14. [ Özet ]
20) Nieminen P, Tolonen U, Löppönen H, Löppönen T, Luotonen J, Jokinen K. Snoring children: factors predicting sleep apnea syndrome Acta Otolaryngol Suppl(Stockh), 1997; 529:190-194. [ Özet ]