DIAGNOSTIC ACCURACY OF FINE NEEDLE ASPIRATION BIOPSY IN HEAD AND NECK MASSES
2Gülhane Askeri Tıp Akademisi, Patoloji Anabilim Dalı, Ankara, Türkiye
Summary
Objectives: This study aims to assess the diagnostic accuracy of cytology by comparison of the results of fine-needle aspiration biopsies (FNAB) with histopathologic examination.Patients and Methods: The cytology results of 164 aspirates taken from a variety of head and neck masses excluding thyroid tissues were compared with histopathologic diagnoses. The patients were divided into 3 groups based on the origin of the masses as salivary glands, lymph nodes and cystic masses according to histopathologic diagnoses, and the sensitivity, specificity and accuracy of FNAB were analyzed for each group.
Results: The sensitivity, specificity and accuracy of FNAB were 80.64%, 100%, 96.34% respectively in all head and neck masses. Those were %69.2, %100, %96 in salivary glands; 88.8%, 100%, 94.1% in lymph nodes; 100% for each value in cystic lesions, respectively. Fine-needle aspiration biopsy was found to have a false-negative rate of 3.6 ( 6 cases ) and no false-positive result.
Conclusion: Fine-needle aspiration biopsy is a safe, easy and useful diagnostic tool for head and neck masses.
Introduction
Baş ve boyun kitleleri genellikle, enflamatuar, kistik ya da neoplastik kitleleri kapsar. [1] Hastanın hikâyesi, klinik bulguları ve radyolojik değerlendirme sonuçları boyun kitlelerinin tanısında çok değerli bilgiler sağlamasına karşın, birçok olguda tedavi protokolünün belirlenebilmesi için patolojik tanıya da ihtiyaç duyulmaktadır. Eksizyonel ve insizyonel biyopsi uygulamaları genellikle ameliyathane ortamında cerrahi girişimi gerektirmekte, bazen genel anestezi ve hastayı hastaneye yatırma ihtiyacı duyulmaktadır. İnce iğne aspirasyon biyopsisi (İİAB), bunlar göz önüne alındığında iyi bir alternatif yöntemdir. İlk defa Kun tarafından tarif edilen ve 1930’lu yıllarda Martin ve arkadaşları tarafından rutin bir uygulama haline getirilen İİAB’ si, bugün klinisyenler tarafından sık olarak kullanılan tanı yöntemlerin biri olmuştur. [2]Bu çalışmada, kliniğimizde baş ve boyun kitlelerinin tanısında kullanılan rutin uygulamalardan birini oluşturan İİAB sonuçlarının, eksizyonel biyopsi sonuçları ile karşılaştırılarak, sitolojinin tanısal değerinin araştırılması amaçlanmıştır.
Methods
Ocak 2000 – Aralık 2004 tarihleri arasında tiroid hariç baş boyun bölgesinde palpasyonla tespit edilebilen kitle sebebiyle kliniğimize başvuran olgulardan İİAB ve eksizyonel biyopsi ile sitolojik ve histopatolojik tanısı bulunan 165 olgunun sonuçları karşılaştırılmıştır. Bu olgular eksizyonel biyopsi sonuçlarına göre lenf nodu patolojileri, kistik lezyonlar ve tükürük bezi lezyonları olarak 3 gruba ayrılmıştır. Tiroid dokusu kaynaklı kitleler çalışmaya dahil edilmemiştir.İnce iğne aspirasyon biyopsisi lokal anestezi kullanmaksızın, 22 kalibrelik iğne ve 10 cc’lik tek kullanımlık enjektörler kullanılarak yapılmıştır. Her kitleden ortalama 2 aspirasyon yapılmıştır. Aspirasyon sonrasında aspirasyon materyali enjektöre çekilen hava ile beraber bir lama püskürtülmüş, diğer lam ile 45 derecelik açı yaparak en az 3 yayma preparat hazırlanmıştır. Yaymalar alkol ile fikse edilmiş ve Papanicolea yöntemi ile boyanmıştır. İşlem sonrası hiçbir olguda komplikasyon görülmemiştir. Tüm sitolojik incelemeler sitopatoloji konusunda deneyimli olan patolog tarafından incelenip rapor edilmiştir. Malignite açısından şüpheli olgular malign grubuna dâhil edilmiştir. Sitoloji sonuçları histopatoloji sonuçları ile karşılaştırılarak dört gruba ayrılmıştır:
—Gerçek pozitif (GP): Malign sitoloji ve malign histopatoloji
—Yalancı pozitif (YP): Malign sitoloji ve benign histopatoloji.
—Gerçek negatif (GN): Benign sitoloji ve benign histopatoloji
—Yalancı negatif (YN): Benign sitoloji ve malign histopatoloji.
Galen ve Gambino [4] metodu kullanılarak bu üç grupta İİAB’nin, duyarlılık, özgüllük, tanı doğruluğu değerleri aşağıdaki şekilde formulize edilmiştir:
Duyarlılık=GP/GP+YN
Özgüllük=GN/GN+YP
Doğruluk=GP+GN/toplam
Results
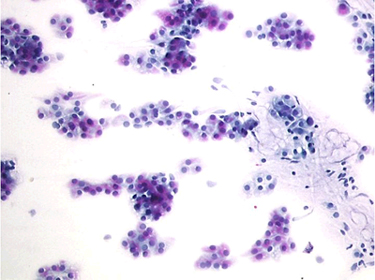
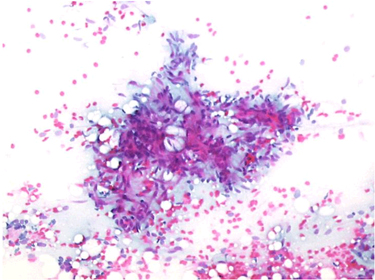
Baş ve boyun kitleleri, ince iğne aspirasyon materyali yeterli olan 164 olgunun [120 erkek ( ort. yaş 33.45 + 14; dağılım: 8-74 ), 44 kadın ( ort. yaş 40.3 + 16,5; dağılım: 10-74 ) ] ameliyat sonrası histopatoloji sonuçları karşılaştırıldı (Tablo 1). Bu olguların 31’ini malign, 133’ünü benign kitleler oluşturmaktaydı. Kitleler yapılarına göre gruplara ayrıldığında % 61.0’ini tükürük bezleri % 20.7’sini boyun lenf nodları ve % 18.3’ünü boyunun kistik lezyonları oluşturmaktaydı.Tükürük bezlerinden kaynaklanan 100 kitlenin 82’si parotis bezinde (%82), 13’ü submandibular bezde (%13), 5 tanesi ise damakta minör tükürük bezlerinde (%5) yerleşim göstermekteydi. Eksizyonel biyopsi sonucuna göre histopatolojik olarak bu kitlelerin 87’si benign, 13’ü malign olarak değerlendirilmiştir. Tükürük bezi kaynaklı kitlelerin 13’ü malign neoplazm, 72’si benign neoplazm ve 15’i ise neoplastik olmayan lezyonlardır. Tükürük bezi patolojilerinin dağılımı Tablo-2’de sunulmuştur. Malign tükürük bezi neoplazmlarının 5’i mukoepidermoid karsinomdur. Bunların 3’ünde malignite pozitif tanısı verilmiş, birinde histolojik tipi belirlenememiştir. Geri kalan 2 hastanın 1’i Whartin tümörü olarak tanımlanmış, 1’i de benign neoplazm olarak rapor edilmiştir. Adenoid kistik karsinom saptanan 3 hastanın sitolojik olarak 2’si pleomorfik adenoma, 1’i de adenoid kistik karsinom olarak değerlendirilmiştir. Asinik hücreli karsinom bulunan 2 hastada ise tanı İİAB ile de doğru olarak tanımlanmıştır. Tükürük bezinde lenfoma bulunan 2 olgu da malignite pozitif olarak rapor edilmiş, bunların birinde sitolojik olarak tiplendirme yapılabilmiştir. Tükürük bezinde malign melanom saptanan hastanın hücre tiplendirmesi ise sitolojik olarak yapılamamıştır. Benign tükürük bezi tümörü saptanan kitlelerin 57’si pleomorfik adenomdur ve bunların 52’sinde İİAB’si ile kesin tanı sitolojik olarak belirlenmiştir (Resim-1, 2); 5’inde ise malignite bulunmadığı saptanmasına karşın tümör tipi ayırt edilememiştir. Histopatolojik olarak Whartin tümörü tanısı konan 13 hastanın 11’inde ise tümör tipi sitolojik olarak ayırt edilebilmiş (Resim-3), sadece 2 hastada tümör tipi belirlenememiştir. Monomorfik adenom bulunan 2 hastanın 1’inde tanı sitolojik olarak belirlenebilmesine karşın 1’i pleomorfik adenom olarak değerlendirilmiştir. Diğer benign tükürük bezi patolojilerinin hiç birinde kesin tanı sitolojik olarak belirlenememiştir. Sitoloji sonuçları ile histopatoloji sonuçları malignite varlığı bakımından karşılaştırıldığında, histopatolojik olarak malign olarak bildirilen dört olgu İİAB’ lerinde benign olarak değerlendirilmiştir. Diğer tükürük bezi lezyonlarında histopatolojik ve sitolojik tanılar malignite değerlendirmesi bakımından uyum göstermiştir. Tükürük bezi lezyonlarında GP 9, GN 87, YN 4, YP 0’dır İİAB sonuçlarına göre tükürük bezlerinde duyarlılık % 69.2, özgüllük % 100, doğruluk % 96 ‘dır.
Tablo 2: Tükürük bezlerindeki lezyonların histopatolojik dağılımı
 Büyütmek İçin Tıklayın |
Resim 1: Pleomorfik adenomada soluk bazofilik matriks ve epitelyal hücreler (Papanicolaou x200) |
 Büyütmek İçin Tıklayın |
Resim 2: Myoepitelyal hücrelerden zengin pleomorfik adenoma (Papanicolaou x200) |
 Büyütmek İçin Tıklayın |
Resim 3: Warthin tümöründe lenfoid hücrelerin bulunduğu zeminde koheziv gruplar halinde geniş sitoplazmalı oksifilik hücreler (Papanicolaou x200) |
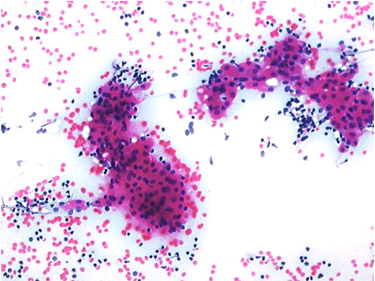
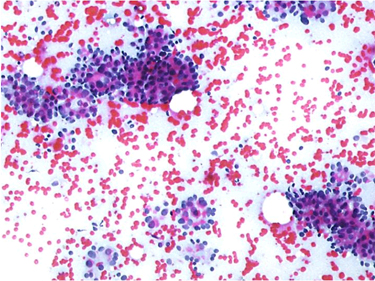
Baş ve boyun kitlelerinden lenf nodu patolojileri sıklık bakımından çalışmamızda ikinci büyük grubu oluşturmuştur. Histopatolojik olarak, bu 34 kitlenin 16’ı benign, 18’i malign lezyondan oluşmaktaydı. Hodgkin dışı lenfoma ve tiroid papiller karsinom metastazı bulunan 2 hasta dışında tüm hastalarda malignite varlığı ya da yokluğu sitolojik olarak doğru bir şekilde değerlendirilebilmiştir. Lenf nodu kaynaklı benign lezyon bulunan 16 hastanın 12’sinde granülomatöz enfeksiyon saptanmış ve bunların 9’unda İİAB’si ile bu tanı doğru olarak değerlendirilebilmiştir. Reaktif lenf nodu bulunan 3 hastanın İİAB’leri de aynı sonucu vermiştir. Sinüs histiyositozis tanısı olan 1 hastada sitolojik bulgular sadece bening lezyon olarak değerlendirilebilmiştir. Lenf nodunda yerleşim gösteren 18 malign kitlenin 9’unu Hodgkin lenfoma oluşturmuş; bunların 6’sında kesin tanı sitolojik inceleme ile saptanabilmiş, 3’ünde ise sadece malignite varlığı söylenebilmiştir. Metastatik karsinom tespit edilen 7 hastanın 6’sında İİAB’si ile de metastatik karsinom saptanmıştır. (Resim-4) Bir hasta ise benign lezyon şeklinde tanımlanmıştır. Hodgkin dışı lenfoma bulunan 2 hastanın sitolojik olarak 1’i Hodgkin dışı lenfoma (Resim-5) , 1’i de reaktif lenf nodu olarak değerlendirilmiştir. Lenf nodu yerleşimli 34 kitlenin İİAB sonucu, histopatoloji sonucu ile karşılaştırıldığında GP 16, GN 16, YP 0, YN 2 ‘dir. Lenf nodu lezyonlarında duyarlılık %88.8, özgüllük %100, tanı doğruluğu % 94.1 bulunmuştur.
 Büyütmek İçin Tıklayın |
Resim 4: Lenf nodu aspiratında bazıları kohezyon kaybı gösteren kümeler ve papiller yapılar halinde düşmüş intranükleer inklüzyonların seçilebildiği atipik epitelyal hücreler (Tiroid papiller karsinoma metastazı) (Papanicolaou x200) |
Baş ve boyundaki 30 benign kistik lezyonun tümü sitolojik olarak benign kistik lezyon şeklinde tanımlanabilmiştir. Brankiyal yarık kisti bulunan 19 hastanın 3’ünde tanı sitolojik olarak belirlenebilmiştir. Tiroglossal kanal kisti bulunan 3 hastanın 2’i tiroglossal kanal kisti 1’i de brankiyal yarık kisti olarak değerlendirilmiştir. Histopatolojik olarak dermoid kist saptanan 3 hastanın İİAB’si 1’inde dermoid kist, 1’inde tiroglossal kanal kisti 1’inde de benign kist olarak bildirilmiştir. Epidermoid kist saptanan 5 olguda da sitoloji sonuçları benign kistik lezyon olarak değerlendirilmiştir. Dolayısıyla kistik lezyonlarda malignite değerlendirmesi bakımından duyarlılık, özgüllük ve tanı doğruluğu % 100’dür.
Tüm kitleler birlikte değerlendirildiğinde İİAB ile sitolojik incelemenin baş boyun kitlelerindeki malignite varlığı/yokluğu bakımından tanı duyarlılığı %80.64, özgüllüğü %100, doğruluğu ise %96.34 olarak saptanmıştır.
Discussion
İnce iğne aspirasyon biyopsisi boyun kitlelerinde tanı amaçlı kullanılabilen ucuz, güvenilir, basit bir yöntemdir.[4] Anestezi gerektirmeksizin deneyimli ellerde yaklaşık 15 dakikada yapılabilmesi bu tekniğin diğer avantajıdır. [1] Komplikasyon oranı oldukça düşük olan bu yöntemin yeterli aspirasyon materyali elde edildiği taktirde tanı doğruluğu oldukça yüksektir (Tablo 3). Çalışmamızda da literatürle uyumlu olarak hiçbir hastada komplikasyona rastlanmamıştır. Baş boyun kitlelerini birlikte değerlendirdiğimizde duyarlılık, özgüllük ve tanı doğruluğu değerlerin sırasıyla % 80.64, %100, %96.34 bulunmuştur.Tablo 3: Farklı çalışmalarda bildirilen duyarlılık, özgüllük ve doğruluk sonuçları
Tükürük bezi kitlelerinde İİAB ‘nin tanı doğruluğu çeşitli çalışmalarda % 86 ile % 100 arasında değişmektedir. [5,6,7,8] Hatta bu lezyonlarda, İİAB’nin tanı doğruluğunun ameliyat sırasında alınan biyopsilerle eşit olduğu da belirtilmiştir. [9] Çalışmamızda tükürük bezi kitlelerinde tanı doğruluğu % 96’dır. Yalancı pozitif olgu saptamadığımız çalışmada, yalancı negatiflik oranı % 4’dur. Bu oran, Frable ve ark. [10] ile Shaha ve ark. [11] tarafından büyük hasta serileri ile yapılan çalışmalarda %2.9 ve %1.3 olarak bulunmuştur. Yalancı negatif sonuçlar sitolojik değerlendirme hatalarından kaynaklanabileceği gibi sıklıkla yetersiz hücre aspirasyonundan da kaynaklanabilmektedir. Daha deneyimli sitologlar tarafından preparatların yeniden değerlendirilmesi bu yalancı negatiflik oranlarını azaltabilir. Farklı bölgelerden aspirasyonların yapılması da yetersiz hücre olasılığını azaltacaktır. Çalışmamızda tükürük bezi kitlelerinde duyarlılık ve özgüllük değerleri sırasıyla % 69.2 ve % 100’dür. Bu sonuçlar, İİAB’nin tanısal değerini vurgulamakta ve literatürdeki sonuçlarla uyum göstermektedir. [6,7,12]
Duyarlılık, hastanın hikayesi, klinik bulguları, görüntüleme yöntemlerinin (ultrasonografi, bilgisayarlı tomografi, magnetik rözonans ) desteği ve klinisyenin İİAB’deki tecrübesiyle artırılabilir. Özellikle malignite şüphesi olan olgularda İİAB sonrası sitopatologla yakın ilişkide olunmalı, patolog lezyon hakkında bilgilendirilmelidir. Bu sayede YN olgulardaki azalma sağlanarak İİAB’nin duyarlılığını artırmak mümkün olacaktır. Fakat, sitolojide bazen tanı koymada karşılaşılan zorluklar YN olgularla karşılaşmamıza neden olmaktadır. Literatürde adenoid kistik karsinoma ve mukoepidermoid karsinoma tanılarının pleomorfik adenom ile karıştırılabileceği belirtilmektedir.[7] Aspirasyon materyalinde bulunan fokal kribriform ya da silindramatöz paterne sahip alanlar adenoid kistik karsinomun pleomorfik adenom ile karıştırılmasına yol açmaktadır. Bizim çalışmamızda da YN 6 olgunun 2’sinde adenoid kistik karsinom yerine pleomorfik adenom tanısı koyulmuştur. Yalancı negatif diğer 2 olguda ise mukoepidermoid karsinom tanısı yerine lezyonların sitolojilerinde non-neoplastik lezyon ve Whartin tümorü tanıları rapor edilmiştir. Mukoepidermoid karsinom tanılı kitlelerde kistik alanların varlığı tanının koyulmasını zorlaştırmaktadır. Özellikle İİAB’nde mukoid materyal aspire edilmişse sitolojide mukoepidermoid karsinom tanısının konması, işlem tekrarlanmazsa mümkün değildir.[13] Pleomorfik adenom da epitelyal komponentin baskın görülmesi sonucunda çalışmamızda olduğu gibi monomorfik adenomla karıştırılabilmektedir.[13] Her iki tanı da benign olduğunda tedavilerin aynı olması sebebiyle bu hata çok fazla önemli olmamaktadır. Whartin tümöründe görülebilecek bazı varyasyonların varlığı da İİAB’de doğru histopatolojik sonuca ulaşmayı güçleştirebilmektedir. [14] Aspirat materyalinde lenfoid stroma hakimiyeti ve tümörün kistik yapısı nedeniyle Whartin tümörü, neoplastik (asinik hücreli karsinom, lenfoma) ya da inflamatuar (kronik siyaladenit, benign lenfoepitelyal lezyon) patolojilerle karıştırılabilir. Bizim çalışmamızda Whartin tümörü histopatolojik tanısı alan 13 hastanın 11’inde sitolojik olarak tanı konabilmiştir.
Tükürük bezi kitlelerinde İİAB uygulaması sonrası ameliyat gereksinimlerinde önemli ölçüde azalma saptanmış olmasına rağmen [6,8], tükürük bezlerinde İİAB kullanımının gerekliliği konusunda tartışmalar mevcuttur. [15,16] Batsakis ve ark. [15] birkaç yönden İİAB nin tükürük bezlerinde kullanımını eleştirmektedir. Neoplastik olduğu düşünülen lezyonlara yapılacak olan bu işlemin lezyonun yeri ve yayılımı hakkında bilgi veremeyeceğini, dolayısıyla hastanın tedavisine bir katkı sağlayamayacağını belirtmişlerdir. Cohen ve ark.[16] ise İİAB’nin her hastaya değil de, özellikle kliniğinde malignite düşünülen, kararsız kalınan olgulara yapılması gerektiğine inanmaktadırlar. Bu eleştirilere rağmen tükürük bezlerinde İİAB’nin önemli bir yeri olduğuna inanılmaktadır. İİAB ile ameliyat öncesi özellikle malign olgularda, hasta ve yakınları yapılacak işlem hakkında bilgilendirilebilir. Hatta malign olgularda fasial sinir rehabilitasyonu için cerraha ön hazırlık imkanı sağlayabilir. Yaşı ve klinik durumu ameliyat için uygun olmayan hastalarda İİAB ile konulacak tanıya göre ( Whartin tm vb. ) lezyona konservatif yaklaşılabilir. [5,6,7]
Baş ve boyun bölgesindeki lenfadenopatilerin değerlendirilmesinde, benign ve malign patolojilerin ayırımı ve koyulacak spesifik tanılar ile cerrahi müdahaleler azaltılabilir. Özellikle reaktif / non-spesifik lenfadenit, tüberküloz lenfadeniti gibi inflamatuar lezyonlarda sitolojik tanılar cerrahi müdahaleleri önleyebilir.[17] Kliniğimizde de zaman zaman İİAB sonucu benign olarak değerlendirilen bazı hastalara anamnez ve klinik bulguları uygun olduğunda cerrahi müdahale yapılmamaktadır. Bu çalışmada histopatolojik sonuçlar ile sitolojik çalışmalar karşılaştırıldığından, sadece eksizyonel biyopsi uygulanan olgular yer almaktadır. Çalışmaya aldığımız 34 lenf nodunun 16’nı ( %47 ) granülomatöz inflamasyon, reaktif lenfadenopati, sinüs histiyosiz gibi benign lezyonlar oluşturdu. Geri kalan 18 lenf nodu patolojisini ise primer ya da sekonder maligniteler oluşturmuştur. Köybaşıoğlu ve ark. servikal lenfadenopatilerde duyarlılığı %89.6, özgüllüğü %60, tanı doğruluğunu ise %85.2 bulmuşlardır.[18] Bizim çalışmamızda ise duyarlılık, özgüllük ve tanı doğruluğu sırasıyla %88.8, %100, ve % 94.1’dir.
Yüzeyel lenf nodlarında İİAB ile elde edilen metastatik karsinom tanısının doğruluk oranı (%90-96), Hodgkin ve Hodgkin dışı lenfomaya göre (% 80-90) yüksektir.[19,20] Literatürde bu tür lezyonlarda özellikle metastatik karsinom rapor edilmiş sitolojilerde yalancı pozitiflik oranı oldukça düşüktür. [21] Boyun lenf nodlarında yalancı negatiflik oranı ise Hodkgin lenfoma olgularında, Hodgkin dışı lenfoma ve metastatik karsinom olgularına göre daha yüksektir. Yaymalarda Reed-Sternberg hücrelerinin yokluğu tanının bazen reaktif lenfadenit ile karıştırılmasına yol açabilmektedir. [22] Çalışmamızda yalancı negatif olan 6 olgunun 2’si lenf nodu patolojisiydi. Sitolojik olarak reaktif lenfadenopati tanısı alan bir olgunun eksizyonel biyopsi sonrası tanısı Hodgkin dışı lenfoma olarak değişmiştir. Diğer olguda ise, sitoloji sonucu malignite yönünden negatif olmasına rağmen lezyonun histopatolojisi papiller karsinomdur. Benign tanı, mutlaka hastanın klinik durumu ile birlikte değerlendirilmelidir. Çünkü, yalancı negatiflik göz önüne alındığında negatif İİAB’si her zaman lenfomayı ekarte ettirmez. Bu nedenle, lenf patolojilerinde İİAB sonucu negatif gelse de hasta takibi mutlaka yapılmalı ve şüphelendiğimiz olgularda eksizyonel biyopsi uygulanmalıdır.
İnce iğne aspirasyon biyopsisinin tanı değeri, boyunun solid kitlelerinde yüksek olmasına rağmen kistik kitlelerde açık değildir.[23] Yetersiz ya da hiposellüler aspirasyon materyali yalancı negatif sitoloji sonuçlarına yol açabilir. Sheahan ve ark. 190 baş boyun kitleli hastada yaptıkları çalışmada kistik lezyonlarda % 25 oranında yalancı negatif sonuç tespit etmişlerdir.[24] Yine infekte kistlere yapılan İİAB sonrasında inflamasyon ve rejenerasyon nedeniyle oluşacak sitolojik atipi, lezyonların yalancı pozitif değerlendirilmesine yol açabilir.[25] Dolayısıyla yetersiz ya da kararsız sonuçlarda aspirasyonun tekrarı özellikle de kist duvarının aspirasyon materyaline dahil edilmesi yalancı negatif olguları azaltacaktır. Akılda tutulması gereken bir konu da, kistik metastatik lezyonların kongenital ya da benign kistik lezyonlar olarak karşımıza çıkabileceğidir. Sheahan ve ark yaptıkları başka bir çalışmada brankial kist olarak tahmin edilen olguların %10-24’ünde kistik metastatik karsinom tespit etmişlerdir.[26] Bu sebeple, kistik lezyonlu özellikle yaşlı hastalarda, İİAB yanında mutlaka üst aerodigestif yol incelenmeli, şüphelenilen alanlardan biyopsi alınmalıdır. Bizim çalışmamızda 30 kistik lezyonlu hastaya İİAB ile benign kistik lezyon tanısı konulmuş ve bu sonuçlar ameliyat sonrası histopatolojileri uyumlu bulunmuştur. Yeterli materyal elde ettiğimiz bütün aspiratlarda lezyon kistik de olsa İİAB ile benign ayırımı yapılabilmiştir. Olgularımız arasında malign kistik lezyon bulunmadığından malignite ayrımı hakkında fikir yürütebilmek mümkün değildir. Kistik lezyonlardaki duyarlılık, özgüllük ve tanı doğruluğu sonuçlarımız bu sebeple %100’dür ve sonuçlar literatürle uyumludur. [1,2,4,17].
Sonuç olarak, bu çalışma da duyarlılık, özgüllük, doğruluk oranlarının yüksek olması, komplikasyonların sık rastlanmaması, kolay uygulanabilir olması sebebiyle baş ve boyun kitlelerinin tanısında, İİAB’nin tercih edilebilecek bir tanı yöntemi olduğu fikrini desteklemektedir. İnce iğne aspirasyon biyopsisi ile lezyonun malign olup olmadığının ayırt edilmenin yanında, spesifik tanı koyma olanağı da bulunmaktadır. Ancak İİAB’ deki negatif sonuçlar her zaman kesin sonuç olarak değerlendirilmemelidir. Hastanın klinik bulguları ve diğer tanı testlerinin sonuçlarının göz önüne alınması, klinisyen ve sitoloğun tam bir uyum içinde çalışması, klinisyenin aspirasyon ve yayma hazırlamadaki tecrübesini artırması İİAB’deki yanlış sonuçların azaltılmasını sağlayacaktır.
Reference
1) Schelkun PM, Grundy WG. Fine-needle aspiration biopsy of head and neck lesions. J Oral Maxillofac Surg. 1991 Mar;49(3):262-267. [ Özet ]
2) Önder T, Aktaş D, Günhan Ö, Özkaptan Y. Baş ve boyun kitlelerinde ince iğne aspirasyon biyopsisi. K.B.B. ve Baş Boyun Cerrahisi Dergisi 1994; 2(1): 32-37.
3) Galen RS, Gambino SR: Beyond normality. The predictive value and efficiency of medical diagnosis. New York, NY, John Wiley & Sons, 1975.
4) Fulciniti F, Califano L, Zupi A, Vetrani A. Accuracy of fine needle aspiration biopsy in head and neck tumors. J Oral Maxillofac Surg. 1997 Oct;55(10):1094-1097. [ Özet ]
5) Candel A, Gattuso P, Reddy V, Matz G, Castelli M. Is fine needle aspiration biopsy of salivary gland masses really necessary? Ear Nose Throat J. 1993 Jul;72(7):485-489. [ Özet ]
6) Zbaren P, Schar C, Hotz MA, Loosli H. Value of fine-needle aspiration cytology of parotid gland masses. Laryngoscope. 2001 Nov;111(11 Pt 1):1989-1992. [ Özet ]
7) Costas A, Castro P, Martin-Granizo R, Monje F, Marron C, Amigo A. Fine needle aspiration biopsy (FNAB) for lesions of the salivary glands. Br J Oral Maxillofac Surg. 2000 Oct;38(5):539-542. [ Özet ]
8) Batsakis JG, Sneige N, el-Naggar AK. Fine-needle aspiration of salivary glands: its utility and tissue effects. Ann Otol Rhinol Laryngol. 1992 Feb;101(2 Pt 1):185-188. [ Özet ]
9) Chan MK, McGuire LJ, King W, Li AK, Lee JC. Cytodiagnosis of 112 salivary gland lesions. Correlation with histologic and frozen section diagnosis. Acta Cytol. 1992 May-Jun;36(3):353-363. [ Özet ]
10) Frable MA, Frable WJ. Fine-needle aspiration biopsy of salivary glands. Laryngoscope. 1991 Mar;101(3):245-249. [ Özet ]
11) Shaha AR, Webber C, DiMaio T, Jaffe BM. Needle aspiration biopsy in salivary gland lesions. Am J Surg. 1990 Oct;160(4):373-376. [ Özet ]
12) Nettle WJ, Orell SR. Fine needle aspiration in the diagnosis of salivary gland lesions. Aust N Z J Surg. 1989 Jan;59(1):47-51. [ Özet ]
13) Qizilbash AH, Sianos J, Young JE, Archibald SD. Fine needle aspiration biopsy cytology of major salivary glands. Acta Cytol. 1985 Jul-Aug;29(4):503-512. [ Özet ]
14) Raymond MR, Yoo JH, Heathcote JG, McLachlin CM, Lampe HB. Accuracy of fine-needle aspiration biopsy for Warthin's tumours. J Otolaryngol. 2002 Oct;31(5):263-270. [ Özet ]
15) Cristallini EG, Ascani S, Farabi R, Liberati F, Maccio T, Peciarolo A, Bolis GB. Fine needle aspiration biopsy of salivary gland, 1985-1995. Acta Cytol. 1997 Sep-Oct;41(5):1421-1425. [ Özet ]
16) Cohen EG, Patel SG, Lin O, Boyle JO, Kraus DH, Singh B, Wong RJ, Shah JP, Shaha AR. Fine-needle aspiration biopsy of salivary gland lesions in a selected patient population. Arch Otolaryngol Head Neck Surg. 2004 Jun;130(6):773-778. [ Özet ]
17) el Hag IA, Chiedozi LC, al Reyees FA, Kollur SM. Fine needle aspiration cytology of head and neck masses. Seven years' experience in a secondary care hospital. Acta Cytol. 2003 May-Jun;47(3):387-392. [ Özet ]
18) Köybaşıoğlu F, Özakkoyunlu S, Kocatürk S, Üzmez Önal B, Baş boyun kitlelerindeki ince iğne aspirasyon sitolojisi sonuçlarımız. KBB- Forum 2004; 3(2): 31-34. [ 19) Prasad RR, Narasimhan R, Sankaran V, Veliath AJ. Fine-needle aspiration cytology in the diagnosis of superficial lymphadenopathy: an analysis of 2,418 cases. Diagn Cytopathol. 1996 Dec;15(5):382-386. [ Özet ]
20) Zardawi IM, Jain S, Bennett G. Flow-cytometric algorithm on fine-needle aspirates for the clinical workup of patients with lymphadenopathy. Diagn Cytopathol. 1998 Oct;19(4):274-278. [ Özet ]
21) Baatenburg de Jong RJ, Rongen RJ, Verwoerd CD, van Overhagen H, Lameris JS, Knegt P. Ultrasound-guided fine-needle aspiration biopsy of neck nodes. Arch Otolaryngol Head Neck Surg. 1991 Apr;117(4):402-404. [ Özet ]
22) Chhieng DC, Cangiarella JF, Symmans WF, Cohen JM. Fine-needle aspiration cytology of Hodgkin disease: a study of 89 cases with emphasis on false-negative cases. Cancer. 2001 Feb 25;93(1):52-59. [ Özet ]
23) Kadhim AL, Sheahan P, Colreavy MP, Timon CV. Pearls and pitfalls in the management of branchial cyst. J Laryngol Otol. 2004 Dec;118(12):946-950. [ Özet ]
24) Sheahan P, Fitzgibbon J, O'Leary G, Lee G. Efficacy and pitfalls of fine needle aspiration in the diagnosis of neck masses. Surgeon. 2004 Jun;2(3):152-156. [ Özet ]
25) Orell SR. Pitfalls in fine needle aspiration cytology. Cytopathology. 2003 Aug;14(4):173-182. [ Özet ]
26) Sheahan P, O'leary G, Lee G, Fitzgibbon J. Cystic cervical metastases: incidence and diagnosis using fine needle aspiration biopsy. Otolaryngol Head Neck Surg. 2002 Oct;127(4):294-298. [ Özet ] ![]() Tam Metin ]
Tam Metin ]




